Осложнения после филлеров: как их распознать и когда нужна срочная коррекция
Контурная пластика с помощью дермальных филлеров — одна из самых востребованных процедур современной эстетической медицины. Ежегодно миллионы людей по всему миру прибегают к инъекциям гиалуроновой кислоты, препаратов на основе гидроксиапатита кальция и других средств объёмной коррекции, чтобы восполнить утраченные объёмы, разгладить морщины, подчеркнуть скулы или увеличить губы. Число таких процедур выросло более чем на 300% с 2000 по 2017 год — и продолжает расти. Большинство из них завершается без нежелательных последствий, однако по мере увеличения абсолютного числа инъекций неизбежно растёт и количество осложнений.
Знать о них заранее — значит не паниковать, а действовать грамотно. В этой статье мы подробно разберём, какие нежелательные явления встречаются после введения филлеров, как отличить норму от патологии, что делать при появлении тех или иных симптомов и когда помощь врача нужна незамедлительно. Если у вас уже возникли проблемы после инъекций, важно обратиться за профессиональной помощью: коррекция осложнений после филлеров — это специализированная медицинская услуга, требующая опыта, точной диагностики и правильно подобранных препаратов.
Независимо от того, прошло несколько часов или несколько месяцев после процедуры — своевременная консультация врача-косметолога позволяет устранить большинство осложнений безопасно и с долговременным эффектом. Ниже вы найдёте исчерпывающую информацию, которая поможет разобраться в ситуации и принять правильное решение. Помните: грамотная осью и вовремя замеченное обращение к специалисту нередко позволяют полностью вернуть исходное состояние тканей и достичь желаемого эстетического результата.
Что такое филлеры и как они работают
Дермальные филлеры — это инъекционные препараты, которые вводятся в различные слои мягких тканей лица для объёмного моделирования, коррекции возрастных изменений и улучшения контуров. Слово «филлер» происходит от английского fill — «заполнять». Именно это и делает препарат: он заполняет утраченный объём, разглаживает складки и восполняет дефицит тканей там, где это необходимо.
Процедура введения филлеров относится к так называемой контурной пластике — малоинвазивному методу коррекции, не требующему хирургического вмешательства. Препарат вводится тонкой иглой или канюлей в различные анатомические зоны: носогубные складки, губы, скулы, подбородок, носослёзные борозды, виски, область вокруг глаз. Глубина введения зависит от типа препарата и решаемой задачи.
Основные типы филлеров
Наиболее распространённая категория — препараты на основе гиалуроновой кислоты (ГК). Гиалуроновая кислота — биосовместимое вещество, которое в норме присутствует в организме человека. Она входит в состав межклеточного матрикса, удерживает влагу и поддерживает упругость кожи. Синтетическая ГК в составе филлеров подвергается химической модификации — кросс-линкингу: молекулы «сшиваются» между собой, образуя более плотный и долгоживущий гель. Именно эти свойства обусловливают как эстетическую эффективность препарата, так и часть нежелательных реакций.
Помимо ГК, в практике эстетической медицины используются препараты на основе гидроксиапатита кальция (Radiesse), полимолочной кислоты (Sculptra) и — значительно реже, преимущественно в историческом контексте — полиакриламидного геля и силикона. Последние две группы относятся к нерассасывающимся материалам, применение которых сопряжено с существенно более высокими рисками тяжёлых и необратимых осложнений.
Почему возникают осложнения
Даже самая безопасная процедура несёт в себе определённый риск. Причин для возникновения нежелательных явлений после контурной пластики несколько, и они относятся к разным уровням — врачебному, препаратному и пациентскому.
Технические ошибки при введении. Неверно выбранная глубина, зона или техника инъекции — наиболее частая причина серьёзных осложнений. Введение препарата в неправильный анатомический слой, слишком поверхностно или в непосредственной близости от сосудистого пучка повышает риск как эстетических дефектов, так и угрожающих здоровью состояний. Особую опасность представляет введение в высокорискованные зоны — глабеллу, нос, периорбитальную область — без достаточного понимания анатомии.
Качество и характеристики препарата. Использование нелицензированных, контрафактных или неправильно хранившихся препаратов существенно повышает риск гранулём, воспалительных реакций и непредсказуемого поведения геля в тканях. Важно и соответствие плотности препарата выбранной зоне: слишком плотный гель в поверхностных слоях или в зоне активной мимики создаёт условия для уплотнений и миграции.
Индивидуальные особенности пациента. Склонность к аллергии, аутоиммунные заболевания, предшествующие инъекции несовместимых препаратов, особенности анатомии сосудов — всё это влияет на вероятность развития нежелательных реакций. Организм каждого человека уникален, и даже при идеально проведённой процедуре с сертифицированным препаратом полностью исключить риск осложнений невозможно.
Классификация осложнений после филлеров
В клинической практике все нежелательные явления после контурной пластики принято делить на ранние и поздние. Такое разделение помогает врачу быстрее установить вероятную причину и выбрать правильную тактику ведения пациента. Кроме того, осложнения разделяют по степени тяжести: от лёгких, не требующих лечения, до критических, представляющих угрозу для здоровья и жизни.
Ранние осложнения (первые дни и недели)
Ранние нежелательные реакции возникают в течение нескольких часов или первых двух недель после введения препарата. Часть из них — физиологическая норма, другая часть требует медицинского вмешательства. Умение отличить одно от другого — ключевой навык как для врача, так и для пациента.
Отёк тканей
Умеренная отёчность в зоне инъекции — ожидаемая реакция тканей на механическое повреждение иглой и на введение чужеродного вещества. Гиалуроновая кислота — гигроскопичный материал: одна её молекула способна удерживать воду в объёме, в тысячу раз превышающем собственный молекулярный вес. Это обусловливает физиологическую отёчность в первые дни после процедуры. Наиболее выражен отёк после инъекций в губы, под глаза и в периорбитальную зону — именно эти зоны богато кровоснабжены и содержат рыхлую подкожную клетчатку.
Физиологический отёк проходит самостоятельно за 3–5 дней, реже — за 7–10 дней. Тревожный признак — нарастающая отёчность, не спадающая в течение недели или усиливающаяся в сочетании с болью, покраснением и локальным повышением температуры кожи. Это может свидетельствовать об инфекционном осложнении, аллергической реакции или о нарушении лимфодренажа из-за чрезмерного объёма введённого препарата.
Гематомы и синяки
Небольшие подкожные кровоизлияния возникают при повреждении мелких сосудов во время инъекции. Это один из наиболее распространённых, но, как правило, безвредных и самопроходящих побочных эффектов. Риск образования гематом значительно выше у пациентов, принимающих антикоагулянты (варфарин, ксарелто), нестероидные противовоспалительные препараты (аспирин, ибупрофен, диклофенак), а также некоторые биологически активные добавки — рыбий жир, витамин Е, женьшень, чеснок в высоких дозах.
Небольшие гематомы обычно рассасываются самостоятельно в течение 7–14 дней. Ускорить этот процесс помогают аппликации с гепариновой мазью и холодные компрессы в первые часы после процедуры. Важно: холод прикладывают через ткань, не более 10–15 минут за сеанс, чтобы не усугубить спазм сосудов.
Покраснение, гиперемия и болезненность
Лёгкая гиперемия и болезненность при пальпации в зонах уколов — нормальная реакция тканей на микротравму. Она проходит в течение нескольких часов или первых суток. Если покраснение нарастает, кожа горячая на ощупь, болезненность усиливается и сохраняется более 2–3 дней — это повод незамедлительно связаться с лечащим врачом. Такая клиническая картина может соответствовать инфекционному осложнению.
Асимметрия
Незначительная асимметрия непосредственно после процедуры может быть связана с неравномерным отёком тканей: разные зоны реагируют на введение препарата по-разному. Нередко она выравнивается самостоятельно по мере спадания отёка — через 1–2 недели. Если асимметрия сохраняется или нарастает спустя 3–4 недели — речь идёт о техническом дефекте. Это может быть неравномерное распределение геля, избыточный объём с одной стороны, неправильно выбранная точка введения или диффузия препарата в нежелательном направлении. В таком случае требуется коррекция: частичное растворение гиалуронидазой или добавление препарата с недостаточной стороны.
Уплотнения и узелки
Небольшие уплотнения, прощупываемые под кожей в первые дни, чаще всего связаны с локальным скоплением препарата или с постинъекционным отёком. В большинстве случаев они исчезают самостоятельно в течение 2–4 недель. Аккуратный самомассаж, рекомендованный врачом, может помочь распределить гель равномернее. Однако если узелок сохраняется через месяц и более, становится болезненным или воспаляется — это требует врачебной оценки и, возможно, активного лечения.
Инфекционные осложнения
При нарушении правил асептики, а также при снижении местного иммунитета в зону введения могут попасть бактерии. Инфекционное осложнение проявляется нарастающим покраснением, болью, отёком, локальной гипертермией; в более тяжёлых случаях — гнойным отделяемым, флюктуацией, повышением общей температуры тела. При подозрении на инфекционный процесс необходима немедленная консультация врача: лечение включает системную антибактериальную терапию. При наличии ГК-филлера в зоне воспаления целесообразно его растворение гиалуронидазой — это лишает бактерии питательной среды и облегчает лечение.
Особую опасность представляют биоплёнки — сложные бактериальные сообщества, формирующиеся на поверхности частиц геля. Биоплёнки устойчивы к антибиотикам и иммунному ответу, что делает ассоциированные инфекции трудно поддающимися лечению. Диагностика биоплёночных инфекций требует специализированного подхода.
Аллергические реакции
Истинная аллергия на ГК-филлеры встречается редко, поскольку гиалуроновая кислота биосовместима с тканями человека. Однако аллергические реакции возможны на вспомогательные компоненты препарата (лидокаин, буферные добавки) или на белковые примеси в некоторых продуктах. Проявления аллергии: выраженный отёк, зуд, крапивница; в редких, наиболее тяжёлых случаях — отёк Квинке и анафилаксия. При первых признаках аллергической реакции необходимо немедленно обратиться за медицинской помощью.
Поздние осложнения (от нескольких недель до нескольких лет)
Отсроченные нежелательные явления могут проявляться значительно позже введения препарата — через несколько недель, месяцев или даже лет. Они нередко представляют большую диагностическую и терапевтическую сложность, чем ранние осложнения, поскольку связь с инъекцией не всегда очевидна для пациента.
Миграция филлера
Смещение геля из зоны введения — одно из наиболее распространённых поздних нежелательных явлений. Филлер может мигрировать под действием мышечных сокращений, гравитации, а также если препарат был введён в неправильный анатомический слой или в зоне с высокой мышечной активностью — в этом случае мимические движения буквально «выдавливают» гель за пределы зоны введения.
Клинически миграция проявляется появлением нежелательного объёма в соседних зонах: «валиком» над верхней губой, деформацией скулы, неравномерностью контура носогубной складки. Нередко пациенты описывают это как «растекание» или «расплывание» результата. Лечение — растворение мигрировавшего препарата гиалуронидазой с последующей, при необходимости, повторной коррекцией.
Гранулёмы
Гранулёма — локальная иммунная реакция на инородное тело. Организм «оборачивает» частицы геля многослойной соединительнотканной капсулой, состоящей из макрофагов, гигантских клеток и фибробластов. Это редкое осложнение — по данным исследований, частота гранулём составляет 0,01–1% от всех процедур с ГК-филлерами. Однако оно требует специализированного лечения и нередко значительного времени.
Гранулёмы могут появляться спустя несколько месяцев и даже лет после инъекции — нередко их провоцирует иммунный стресс: острое инфекционное заболевание, хирургическое вмешательство, вакцинация. Клинически гранулёмы проявляются в виде плотных болезненных узелков, кожа над ними может быть покрасневшей или гиперпигментированной. Узелки могут периодически воспаляться и увеличиваться в размере.
По данным, опубликованным в журнале, первой линией терапии гранулём является интралезиональное введение кортикостероидов высокой концентрации (триамцинолон 20–40 мг/мл), при необходимости — в комбинации с 5-фторурацилом. При отсутствии ответа на стероидную терапию возможно введение гиалуронидазы под контролем УЗИ. Хирургическое иссечение рассматривается как последнее средство при резистентных случаях.
Фиброз тканей
Фиброз — разрастание соединительной ткани в зоне введения — может развиваться как исход хронического воспаления или как реакция на введение определённых типов препаратов. При фиброзе ткани уплотняются, теряют эластичность, рельеф кожи деформируется. Фиброзные изменения значительно чаще возникают после введения нерассасывающихся материалов — полиакриламидного геля, силикона, биополимеров. Именно поэтому большинство клиник сегодня полностью отказались от применения подобных препаратов.
Фиброз поддаётся коррекции, однако лечение требует времени и комплексного подхода. Применяются ферментные препараты (лонгидаза, гиалуронидаза), кортикостероиды, аппаратные методы физиотерапии. Курс лечения, как правило, занимает несколько месяцев.
Тиндаль-эффект (синеватое просвечивание)
Тиндаль-эффект — специфическое синеватое просвечивание ГК-геля через тонкую кожу. Это происходит, когда препарат введён слишком поверхностно, особенно в зоне с очень тонкой кожей — под глазами, в периорбитальной области. Гель рассеивает синий свет точно так же, как атмосфера рассеивает солнечные лучи, окрашивая небо в голубой цвет. Само по себе это явление не опасно для здоровья, однако создаёт выраженный эстетический дефект — кожа под глазами приобретает синюшный оттенок. Устраняется, как правило, одной процедурой введения гиалуронидазы.
Хронический отёк
Некоторые пациенты, особенно после введения большого объёма ГК-препаратов в периорбитальную зону, отмечают хроническую пастозность, которая усиливается по утрам и в период менструации. Это связано с двумя факторами: избыточным объёмом геля, нарушающим лимфодренаж, и гигроскопическими свойствами ГК, притягивающей дополнительную воду в ткани. Лечение — частичное или полное растворение препарата гиалуронидазой, после чего можно рассмотреть возможность повторной коррекции меньшим объёмом.
Гиперкоррекция
Гиперкоррекция — введение избыточного объёма препарата — может произойти как сразу после процедуры, так и постепенно: ГК со временем притягивает воду и «набухает», что приводит к нарастанию объёма. Клинически гиперкоррекция проявляется непропорционально увеличенными губами, выраженными скулами, деформацией носогубных складок. Устраняется введением гиалуронидазы.
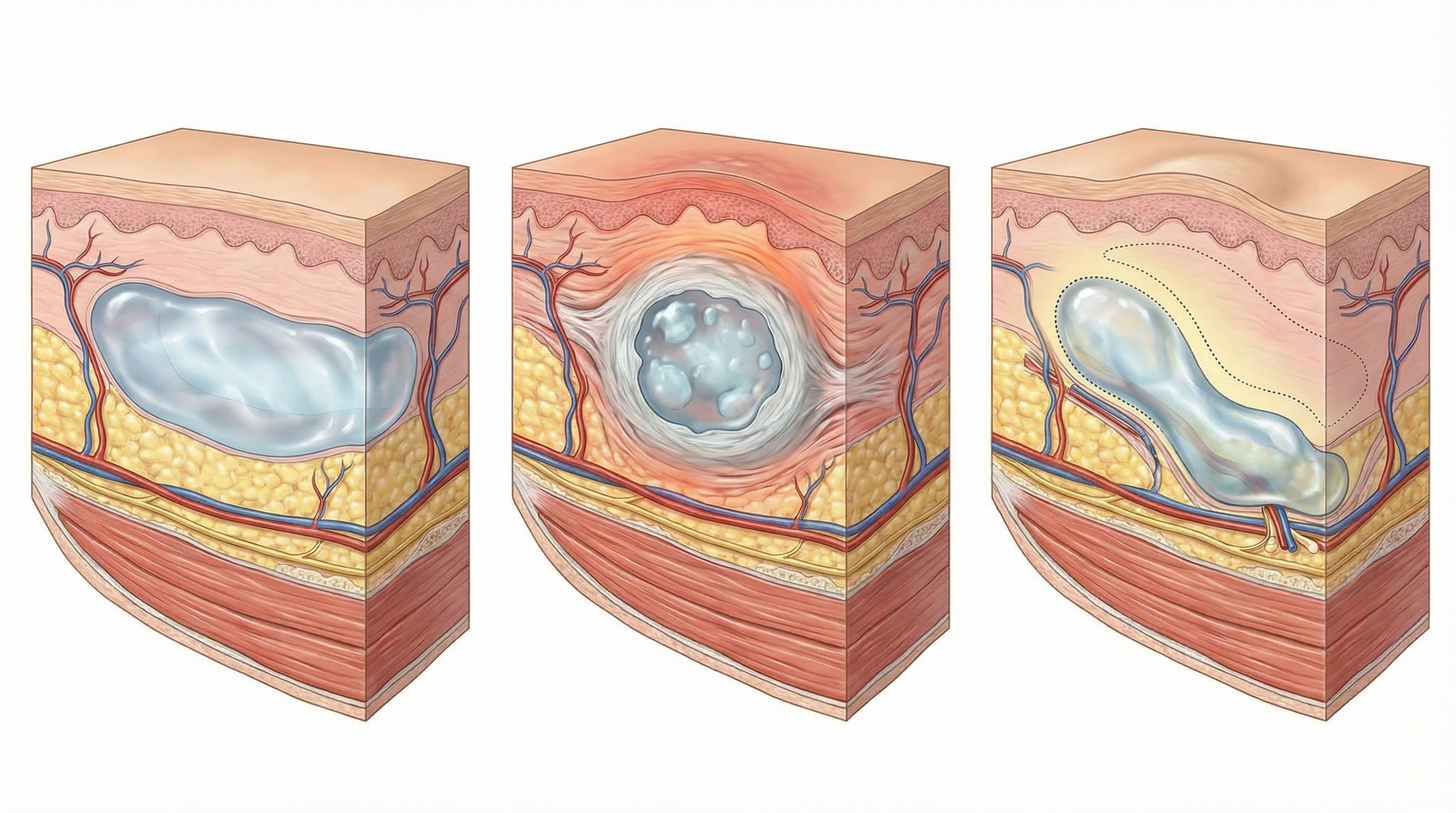
Таблица: виды осложнений, сроки появления и методы коррекции
| Осложнение | Сроки появления | Степень тяжести | Основные методы коррекции |
|---|---|---|---|
| Физиологический отёк | Первые часы — 3–5 дней | Лёгкая (норма) | Холодные компрессы, наблюдение, самостоятельное разрешение |
| Гематома | Первые 12–24 часа | Лёгкая | Холод, гепариновые препараты, наблюдение 7–14 дней |
| Асимметрия | Сразу или после спада отёка (2–3 недели) | Умеренная | Гиалуронидаза, докачка препарата при необходимости |
| Тиндаль-эффект | Сразу или отсрочено | Лёгкая (эстетический дефект) | Гиалуронидаза |
| Инфекция / абсцесс | 2–7 дней | Умеренная — тяжёлая | Антибиотики системно, гиалуронидаза, хирургическое дренирование при абсцессе |
| Аллергическая реакция | Первые минуты — часы | Лёгкая — тяжёлая | Антигистаминные, кортикостероиды, при анафилаксии — скорая помощь |
| Миграция геля | Недели — месяцы | Умеренная | Гиалуронидаза, повторная коррекция |
| Хронический отёк | Недели — месяцы | Умеренная | Частичное или полное растворение гиалуронидазой |
| Гиперкоррекция | Сразу или через 2–4 недели | Умеренная | Гиалуронидаза |
| Гранулёма | Месяцы — годы | Умеренная — тяжёлая | Интралезиональные стероиды, гиалуронидаза под УЗИ-навигацией, лонгидаза |
| Фиброз | Месяцы — годы | Тяжёлая | Лонгидаза, дипроспан, аппаратные методы, хирургическое лечение в тяжёлых случаях |
| Сосудистая окклюзия | Во время процедуры или первые часы | Критическая | Немедленное введение высоких доз гиалуронидазы, вазодилататоры, аспирин |
| Некроз тканей | Часы после окклюзии | Критическая | Гиалуронидаза, антибиотики, лечение рубцов (лазер, хирургия) |
Таблица: сравнение филлеров по безопасности и обратимости
| Тип филлера | Примеры препаратов | Обратимость | Типичные осложнения | Общий профиль безопасности |
|---|---|---|---|---|
| Гиалуроновая кислота (ГК) | Juvederm, Restylane, Belotero, Teosyal | Полностью обратим — гиалуронидаза | Отёки, гематомы, узелки, сосудистая окклюзия | Высокий — предпочтительный выбор |
| Гидроксиапатит кальция | Radiesse | Ограниченно обратим (частично — гиалуронидаза неэффективна) | Узелки, кальцификаты, гиперкоррекция | Умеренный |
| Полимолочная кислота | Sculptra | Необратим | Папулы, гранулёмы при неправильном разведении, замедленный результат | Умеренный — требует строгого соблюдения техники |
| Полиакриламидный гель | Aquamid и аналоги | Необратим | Тяжёлые гранулёмы, хронический фиброз, миграция, инфекции | Низкий — большинство клиник отказались от применения |
| Силикон | Различные нелицензированные препараты | Необратим | Тяжёлые необратимые гранулёмы, деформации, хронические инфекции | Очень низкий — применение недопустимо |
Сосудистые осложнения: самая серьёзная угроза
Среди всех нежелательных явлений после контурной пластики особое место занимают сосудистые осложнения. Это самый опасный и самый неотложный сценарий, при котором счёт идёт буквально на минуты и от своевременности действий напрямую зависит исход.
Механизм развития сосудистой окклюзии
Сосудистая окклюзия возникает, когда филлер попадает непосредственно в просвет кровеносного сосуда или оказывает на него компрессионное давление снаружи. В первом случае гель действует как эмбол: он перекрывает ток крови, лишая питаемые этим сосудом ткани кислорода и питательных веществ. Во втором — нарастающий объём геля механически сдавливает артерию или вену. В обоих случаях развивается ишемия — острое кислородное голодание тканей.
По данным руководства по лечению сосудистых окклюзий, опубликованного , сетчатка глаза способна переносить гипоксию около 97 минут, прежде чем повреждения становятся необратимыми. Более новые данные указывают, что ретинальный инфаркт может развиться уже через 12–15 минут после начала ишемии. Эти цифры красноречиво говорят о том, насколько критична каждая минута при подозрении на сосудистое осложнение.
Особую опасность представляют зоны с развитой сетью анастомозов — нос, межбровная область, периорбитальная зона. Именно здесь проходят сосуды с соединениями между наружной и внутренней сонными артериями. Ретроградный заброс геля по этим анастомозам в ветви глазной артерии может привести к окклюзии с потерей зрения или к инсульту — наиболее трагическим из всех возможных осложнений.
Симптомы сосудистой окклюзии
Признаки сосудистой окклюзии могут появляться как непосредственно во время инъекции, так и в первые минуты или часы после неё. Немедленно обратитесь за помощью, если вы заметили:
- Резкое побледнение кожи в зоне введения или за её пределами — кожа становится белой или восковой
- Синюшный или серо-фиолетовый оттенок кожи
- Появление «сеточки» из тёмных ветвящихся линий (livedo reticularis) — признак ишемии кожных капилляров
- Интенсивная боль, несоразмерная обычным ощущениям от укола
- Онемение, ощущение «мёртвого» участка кожи
- Любые нарушения зрения: двоение, снижение остроты, «занавеска» или выпадение полей — при угрозе окклюзии глазной артерии
Если хотя бы один из этих симптомов появляется во время процедуры или в первые часы после неё — необходимо немедленно сообщить об этом врачу или вернуться в клинику. Это не тот случай, когда нужно «подождать до утра».
Некроз тканей
Если ишемия не устранена в течение нескольких часов, клетки лишённого кровоснабжения участка начинают погибать — развивается некроз. Внешне это выглядит как тёмное пятно (от серого до чёрно-коричневого), с чёткими границами. На ранних стадиях участок болезненный, позже теряет чувствительность. Некроз — необратимый процесс, его неизбежным исходом становится рубцевание. Именно поэтому так принципиально важно не упустить временное окно для введения гиалуронидазы.
По данным клинического отчёта, опубликованного в журнале, при своевременном введении высоких доз гиалуронидазы полное восстановление возможно даже после значительной ишемии. В описанном случае пациентке с окклюзией после инъекций в зону глабеллы была введена 490 единиц гиалуронидазы, после чего, через несколько дней наблюдения, наступило полное разрешение симптомов.
Клинический разбор: как выглядит экстренная ситуация
Представьте: пациентке 28 лет введён филлер в зону носа. Через несколько минут она замечает побеление кончика носа и резкую боль. Врач немедленно останавливает процедуру и вводит 150 единиц гиалуронидазы в зону ишемии, затем ещё 150 единиц — спустя 30 минут при сохранении симптомов. Одновременно на кожу наносится нитроглицерин местно для вазодилатации, назначается аспирин 325 мг. Уже через час цвет кожи начинает восстанавливаться, болевой синдром уменьшается. Через 3 дня — полное восстановление без признаков некроза.
Этот сценарий демонстрирует ключевое правило: скорость реакции врача определяет исход. Компетентный специалист должен не только уметь предотвратить сосудистое осложнение, но и знать, как действовать в случае его возникновения.
Методы коррекции осложнений после филлеров
Современная эстетическая медицина располагает широким арсеналом методов для устранения последствий неудачных инъекций. Выбор конкретного подхода определяется типом осложнения, его тяжестью и давностью, а также исходным состоянием тканей и видом использованного препарата.
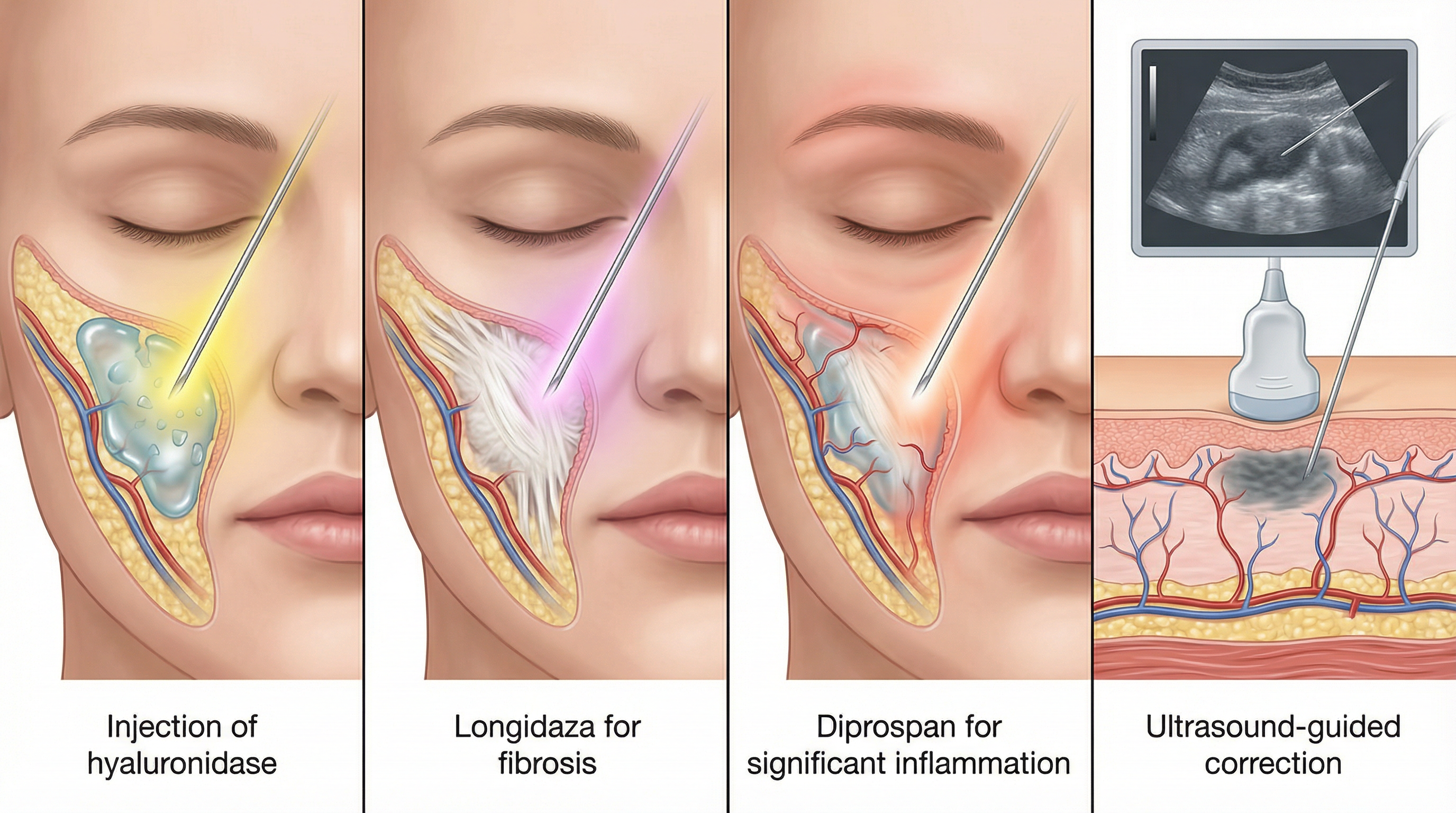
Гиалуронидаза: ключевой инструмент коррекции ГК-филлеров
Гиалуронидаза — фермент, расщепляющий гиалуроновую кислоту. Именно она является основным средством коррекции осложнений после ГК-филлеров. После введения фермент разрушает поперечные связи в структуре геля, превращая его в нативную ГК, которая затем метаболизируется естественным образом — с периодом полувыведения около 24–48 часов.
Гиалуронидаза показана при тиндаль-эффекте, миграции геля, гиперкоррекции, хроническом отёке, узелках и гранулёмах (при ГК-филлерах), а также — в режиме экстренной помощи в высоких дозах — при сосудистой окклюзии.
Дозировка варьируется в широком диапазоне в зависимости от задачи. Для планового растворения небольшого объёма может быть достаточно 30–75 единиц. При лечении гранулём используются дозы 150–300 единиц за сеанс. При сосудистой окклюзии, согласно протоколам, описанным в журнале может потребоваться от 450 до 1500 единиц в нескольких циклах введения. Применение ультразвуковой навигации при инъекциях гиалуронидазы позволяет добиться результата меньшими дозами при более высокой точности воздействия.
Важное замечание: гиалуронидаза расщепляет не только введённый препарат, но и собственную ГК тканей. Это временный и управляемый процесс, однако означает, что после растворения филлера объём может стать меньше, чем был до процедуры. Поэтому введение фермента должно проводиться строго по показаниям опытным специалистом.
Лонгидаза при фиброзе и застарелых уплотнениях
Лонгидаза — ферментный препарат на основе гиалуронидазы, конъюгированной с высокомолекулярным носителем, обеспечивающим пролонгированное действие и дополнительный противовоспалительный эффект. Она применяется для лечения фиброзных изменений и застарелых уплотнений после введения филлеров, включая нерассасывающиеся препараты.
Лонгидаза вводится непосредственно в зону фиброза или гранулёмы. Курс лечения обычно составляет 3–5 инъекций с интервалом 10–14 дней. Первые улучшения отмечаются уже через 3–5 дней после первой процедуры; максимальный эффект развивается через 2–4 недели после окончания курса. При необходимости курс можно повторить.
Лонгидаза эффективно работает с уплотнениями любой давности, в том числе — с многолетними фиброзными изменениями. Это делает её ценным инструментом в работе с пациентами, имеющими осложнения после давних инъекций.
Кортикостероиды: Дипроспан и триамцинолон
Интралезиональное введение кортикостероидов — терапия первой линии при гранулёмах с выраженным воспалительным компонентом. Кортикостероиды подавляют активность воспалительных клеток, блокируют синтез коллагена и способствуют разрушению соединительнотканной капсулы.
Триамцинолон в концентрации 20–40 мг/мл является стандартным выбором при гранулематозных реакциях. В ряде случаев применяется комбинация с 5-фторурацилом — при избыточной тканевой пролиферации. Курс повторяется каждые 3–4 недели до достижения ответа.
Дипроспан (бетаметазон) применяется при острых воспалительных реакциях, в том числе при выраженных аллергических проявлениях после контурной пластики. Препарат назначается строго по показаниям: дозировка тщательно рассчитывается, введение осуществляется точечно в патологический очаг. При профессиональном применении риски побочных эффектов минимальны.
Антибактериальная терапия
При инфекционных осложнениях назначается системная антибиотикотерапия с учётом вероятного возбудителя. При наличии абсцесса может потребоваться хирургическое дренирование. В случаях, когда подозревается биоплёночная инфекция, используются антибиотики с активностью против биоплёнок (доксициклин, кларитромицин, ципрофлоксацин) в комбинации с растворением ГК-филлера гиалуронидазой.
Аппаратные и физиотерапевтические методы
В качестве вспомогательных и дополнительных методов при лечении поздних осложнений могут применяться:
- УЗИ-навигация. Позволяет точно визуализировать зоны фиброза, осумкованных узелков и гранулём, что значительно повышает эффективность инъекционного лечения и снижает необходимые дозы препаратов.
- Лазерная терапия. Применяется для улучшения трофики тканей и уменьшения воспалительной реакции при ишемических повреждениях, а также в реабилитации после некроза.
- Ультрафонофорез с ферментными препаратами. Как дополнение к инъекционному лечению фиброза — улучшает проникновение препарата вглубь ткани.
- Микротоковая терапия и лимфодренажный массаж. Помогают при хроническом постинъекционном отёке.
- Хирургическое иссечение. Крайняя мера при гранулёмах и узелках, абсолютно не поддающихся консервативному лечению.
Вазодилататоры и антиагреганты при сосудистых осложнениях
В протокол экстренного лечения сосудистой окклюзии, помимо гиалуронидазы, входят:
- Нитроглицерин местно (2% паста или пластырь) — для рефлекторной вазодилатации и улучшения кровотока
- Ацетилсалициловая кислота (аспирин 325 мг) — для предотвращения тромбообразования, назначается коротким курсом
- Тёплые компрессы — для рефлекторного расширения сосудов
- Массаж — для механического распределения введённого фермента в тканях
- Препараты, улучшающие микроциркуляцию (пентоксифиллин и аналоги) — в некоторых протоколах
Факторы риска осложнений: кто в зоне повышенной опасности
Понимание факторов риска помогает пациенту осознанно подойти к выбору процедуры и специалиста, а врачу — тщательнее собрать анамнез, выявить противопоказания и принять взвешенное решение о целесообразности введения конкретного препарата в конкретную зону.
Факторы риска со стороны пациента
- Аутоиммунные заболевания. Системная красная волчанка, ревматоидный артрит, склеродермия, тиреоидит — состояния, при которых иммунная система изначально реагирует избыточно, что значительно повышает риск гранулём и затяжных воспалительных реакций.
- Склонность к аллергии и атопии. Гиперреактивность иммунной системы обусловливает повышенную вероятность нетипичных реакций на компоненты препарата.
- Предшествующие инъекции нерассасывающихся филлеров. Полиакриламидный гель, силикон и биополимеры в тканях создают хроническое воспалительное окружение, многократно усложняют коррекцию и повышают риск инфекционных и гранулематозных осложнений.
- Приём антикоагулянтов и НПВП. Увеличивает риск обширных гематом и длительного кровотечения в зоне введения.
- Герпесвирусная инфекция в анамнезе. Процедура в периоральной зоне может спровоцировать обострение лабиального герпеса; перед такими инъекциями рекомендуется профилактический приём противовирусных препаратов.
- Нестандартная анатомия сосудов. Индивидуальные варианты хода и калибра лицевых артерий — один из ключевых факторов риска сосудистых осложнений даже при безупречной технике врача.
- Тонкая кожа. У пациентов с очень тонкой, «прозрачной» кожей риск тиндаль-эффекта при введении ГК в поверхностные слои значительно выше.
Факторы риска со стороны врача и условий
- Недостаточная квалификация. Знание детальной лицевой анатомии, понимание правильной глубины введения для каждой зоны и каждого препарата, умение распознать и вести экстренные осложнения — компетенции, которые нарабатываются годами обучения и практики. Выбор врача критически важен.
- Отсутствие гиалуронидазы «под рукой». Любой специалист, вводящий ГК-филлеры, обязан иметь в кабинете гиалуронидазу для экстренного использования. Её отсутствие — серьёзный красный флаг.
- Использование контрафактных или нелицензированных препаратов. Подделанные, разбавленные или неправильно хранившиеся филлеры — источник непредсказуемых иммунных реакций и технических осложнений.
- Несоблюдение асептики. Использование нестерильного инструментария, работа без перчаток, недостаточная обработка кожи антисептиком — прямой путь к инфекционным осложнениям.
- Введение избыточного объёма. Гиперкоррекция нарушает кровоток в тканях и создаёт условия для компрессионной окклюзии сосудов.
- Неправильный выбор препарата для зоны. Плотный монофазный филлер в поверхностных слоях или в зоне с высокой мимической активностью — частая причина уплотнений, миграции и неестественного результата.
- Отсутствие адекватного сбора анамнеза. Игнорирование информации о предыдущих инъекциях, аллергиях и принимаемых препаратах не позволяет предвидеть и предотвратить ряд осложнений.
Профилактика осложнений: что зависит от вас
Часть осложнений после контурной пластики непредсказуема и может возникнуть даже при идеально проведённой процедуре у самого опытного специалиста — например, при нестандартном расположении сосудов у конкретного пациента. Однако большинство нежелательных явлений можно предотвратить или существенно минимизировать при должной подготовке, ответственном выборе врача и клиники и правильном поведении в период реабилитации.
Подготовка к процедуре
- Пройдите полноценную очную консультацию врача. Не записывайтесь на процедуру «удалённо», без осмотра, только по фотографии.
- Честно сообщите специалисту обо всех принимаемых препаратах и БАДах, аллергиях, хронических заболеваниях, предыдущих инъекционных и хирургических вмешательствах на лице — особенно если ранее вводились нерассасывающиеся препараты.
- Откажитесь от приёма антикоагулянтов и нестероидных противовоспалительных препаратов за 7–10 дней до процедуры — после обязательного согласования с лечащим врачом.
- Не планируйте процедуру в период острых инфекций, обострения герпеса, менструации (период пониженного порога болевой чувствительности), а также непосредственно перед важными событиями — результат стабилизируется через 2–4 недели.
- Убедитесь, что выбранный препарат имеет соответствующую регистрацию в России, а клиника работает с авторизованными поставщиками и может подтвердить подлинность препарата.
- Если вы принимаете препараты для лечения герпеса — обсудите с врачом необходимость профилактического курса перед инъекциями в периоральную зону.
Уход после процедуры
- Строго следуйте рекомендациям врача в реабилитационный период. Стандартные ограничения первых 24–48 часов: избегать интенсивных физических нагрузок, теплового воздействия (сауна, баня, горячая ванна, солярий), алкоголя и массажа зон введения.
- Спите на спине — особенно в первые дни после инъекций в губы и периорбитальную зону.
- Защищайте кожу от воздействия прямых солнечных лучей в первые 2 недели — используйте SPF 30–50.
- Не трогайте зоны введения без необходимости, не самостоятельно массируйте их (только если врач специально рекомендовал).
- Запланируйте контрольный визит к врачу через 2–3 недели для оценки результата.
- При любом нестандартном симптоме — сразу свяжитесь с клиникой. Не ждите, не занимайтесь самолечением.
Как выбрать врача для коррекции осложнений после филлеров
Коррекция нежелательных последствий инъекций — задача значительно более сложная, чем первичное введение препарата. Она требует глубоких знаний анатомии, опыта работы с различными типами препаратов, навыка проводить как консервативное, так и экстренное лечение, а также умения чётко диагностировать тип осложнения — без этого невозможно выбрать правильный метод коррекции.
Что должен уметь хороший специалист
Врач, специализирующийся на коррекции осложнений после контурной пластики, должен обладать рядом обязательных компетенций:
- Базовое медицинское образование (дерматовенеролог, пластический хирург, хирург, акушер-гинеколог с профессиональной переподготовкой в эстетической медицине)
- Подтверждённая специализация в инъекционной косметологии, включая обучение методикам коррекции осложнений
- Опыт работы с гиалуронидазой, лонгидазой и кортикостероидами в терапевтическом контексте
- Понимание протоколов экстренного ведения сосудистых осложнений — и наличие соответствующих препаратов в кабинете
- Готовность к использованию инструментальной диагностики (УЗИ мягких тканей) для объективной оценки ситуации
На что обратить внимание при выборе
- Медицинское образование. Врач-косметолог — это специалист с базовым клиническим образованием и профессиональной переподготовкой. Убедитесь, что документы об образовании реальные и актуальные.
- Опыт именно с осложнениями. Умение «сделать красиво» и умение «исправить проблему» — разные профессиональные компетенции. Спросите специалиста, как часто он занимается коррекцией нежелательных последствий инъекций и какими методами.
- Наличие гиалуронидазы. Любой врач, проводящий инъекции ГК-филлеров, обязан иметь в кабинете гиалуронидазу для экстренного использования. Уточните этот момент заранее.
- Готовность к диагностике. Серьёзный специалист не начнёт коррекцию без тщательного сбора анамнеза, осмотра, а при необходимости — УЗИ мягких тканей или других диагностических методов.
- Прозрачность в отношении препаратов. Поинтересуйтесь, какие именно препараты используются, есть ли на них сертификаты, как они хранятся. Клиника с высокими стандартами качества не будет скрывать эту информацию.
- Наличие современного оборудования. УЗИ-аппарат для навигации при инъекциях повышает точность и безопасность коррекции.
Тревожные признаки («красные флаги»)
- Специалист обещает «растворить всё за одну процедуру» без предварительного осмотра и обследования
- Клиника не может предъявить документы на используемые препараты или отказывается это делать
- Врач предлагает ввести «другой, лучший» филлер поверх проблемного участка, не удаляя предыдущий
- В кабинете нет гиалуронидазы или возможности провести экстренную помощь при сосудистых осложнениях
- Стоимость услуг подозрительно низкая — это может свидетельствовать об использовании контрафактных препаратов
- Отсутствие полноценной консультации перед процедурой коррекции
Практические кейсы: опыт из реальной практики
Кейс 1: гранулёма спустя 10 месяцев
Пациентка 36 лет обратилась с жалобами на два плотных болезненных узелка в носогубных складках. Инъекции ГК-филлера были проведены около 10 месяцев назад в другой клинике. Узелки появились после перенесённого гриппа 3 месяца назад, периодически воспалялись и причиняли дискомфорт.
На консультации врач провёл высокочастотное УЗИ мягких тканей, которое показало осумкованные депозиты геля с гиперэхогенным ободком — признак инкапсулирования. Диагностирована гранулёматозная реакция. Назначена схема: введение триамцинолона 20 мг/мл интралезионально, повтор через 3 недели. На третьем сеансе добавлена гиалуронидаза под УЗИ-навигацией. Всего потребовалось 4 процедуры с интервалом 3 недели. По итогам курса — полное разрешение узелков, восстановление нормального рельефа кожи.
Кейс 2: фиброз после нерассасывающегося геля
Пациентка 44 лет обратилась с деформацией носогубных складок и ощущением «стянутости» кожи. Несколько лет назад в другой клинике были введены инъекции полиакриламидного геля. Со временем развился выраженный фиброз — ткани уплотнились, появилась деформация рельефа.
После комплексного обследования назначен курс лонгидазы: 5 инъекций с интервалом 14 дней. Дополнительно — физиотерапия (ультрафонофорез). Через 2 месяца отмечено значительное улучшение: уменьшение плотности тканей, частичное восстановление рельефа. Пациентке рекомендован повторный курс через 3 месяца для закрепления результата.
Кейс 3: ранняя сосудистая окклюзия
Во время введения филлера в зону крыльев носа пациентка пожаловалась на резкую боль и ощущение онемения. Врач немедленно остановил процедуру: кончик носа стал бледным, появились первые признаки ливедо. Немедленно введено 150 единиц гиалуронидазы в зону ишемии и прилегающие ткани, нанесён нитроглицерин местно. Спустя 20 минут — ещё 150 единиц гиалуронидазы. Назначен аспирин 325 мг. Через 2 часа цвет кожи восстановился полностью, болевой синдром купирован. Некроза удалось избежать благодаря мгновенной реакции специалиста.
Зоны высокого риска при введении филлеров: анатомические особенности
Не все зоны лица одинаково безопасны для инъекций. Понимание анатомии лица помогает объяснить, почему одни процедуры проходят без осложнений, а другие — в умелых руках — несут в себе более высокий риск. Это знание важно для пациента: оно позволяет задать правильные вопросы врачу и осознанно оценить ситуацию.
Нос и глабелла
Зона носа и межбровья — одна из наиболее опасных для введения филлеров с точки зрения сосудистых осложнений. Здесь проходят ветви угловой артерии, а также дорсальная носовая артерия, соединяющаяся с орбитальной ветвью — артерией, питающей сетчатку глаза. Именно через эти анастомозы возможен ретроградный заброс геля с последующей окклюзией глазной артерии и развитием слепоты. Инъекции в эту зону требуют особой осторожности, специфических техник и глубокого знания анатомии.
Периорбитальная область
Кожа вокруг глаз — самая тонкая на лице. Именно здесь наиболее часто возникает тиндаль-эффект при слишком поверхностном введении препарата. Кроме того, периорбитальная зона богата лимфатическими сосудами, что объясняет склонность к хроническим отёкам при введении больших объёмов ГК. При инъекциях в слёзную борозду и область под глазами рекомендуется использование канюли вместо иглы — это снижает риск повреждения сосудов.
Губы и периоральная зона
Губы — одна из самых востребованных зон для коррекции и одна из наиболее отёчных в реабилитационном периоде. Артерии верхней и нижней губы хорошо выражены, их случайное повреждение при инъекции может привести к значительной гематоме. При введении препарата в непосредственной близости от угла рта важно учитывать ход лицевой артерии. Также в этой зоне высок риск активации герпесвирусной инфекции — при наличии герпеса в анамнезе рекомендуется профилактика ацикловиром.
Носогубные складки
Носогубные складки — классическая зона для объёмной коррекции. Здесь проходит лицевая артерия, ход которой нередко вариабелен. Глубокие инъекции в эту зону требуют осторожности. Поверхностные уплотнения после введения плотных гелей — одно из наиболее частых осложнений в данной зоне.
Височная область и скулы
Инъекции в височную зону проводятся в непосредственной близости от поверхностной височной артерии. При случайной интравазальной инъекции возможно развитие ишемии в обширной зоне скальпа и лица. Введение препарата в скуловую зону требует точной ориентации по анатомическим слоям: слишком поверхностное введение приводит к видимым буграм и деформациям, слишком глубокое — к риску повреждения ветвей лицевой артерии.
Реабилитационный период: что нормально, а что нет по дням
Один из наиболее частых запросов пациентов после процедуры: «Это нормально для второго дня или уже нужно беспокоиться?» Понимание динамики восстановления помогает вовремя отличить ожидаемые реакции от тревожных сигналов.
День 1–2: острая реакция
Нормально: умеренный отёк, лёгкая болезненность при пальпации, покраснение в зонах уколов, небольшие гематомы. Всё это — ответ тканей на механическую травму иглой и на объём введённого препарата. Именно в первые 24–48 часов отёк максимален — это особенно заметно при инъекциях в губы.
Требует немедленного внимания: побледнение или посинение кожи, сетчатый рисунок из тёмных линий, сильная боль, нарушения зрения, выраженный распространённый отёк с зудом.
День 3–7: стихание реакции
Нормально: постепенное уменьшение отёка и покраснения, изменение цвета гематом (от синего к жёлтому-зелёному), прощупывание геля под кожей как мягкого или умеренно плотного валика. Некоторые пациенты отмечают лёгкое онемение или повышенную чувствительность — это связано с локальным давлением геля на нервные окончания и проходит самостоятельно.
Требует обращения к врачу: нарастающий отёк, усиление покраснения, появление боли там, где её не было, образование новых гематом, симптомы герпеса.
День 7–21: формирование результата
Нормально: постепенная стабилизация объёма и контуров, окончательное «оседание» геля в тканях, прохождение гематом. Небольшие неровности рельефа, заметные сразу после процедуры, нередко выравниваются по мере спадания отёка. Именно через 2–3 недели можно объективно оценить результат и обсуждать необходимость коррекции.
Требует консультации: сохраняющиеся уплотнения, асимметрия, не связанная с остаточным отёком, ощущение «инородного тела», тиндаль-эффект.
После 3 недель: стабильный результат
К этому моменту все ранние постинъекционные реакции должны полностью разрешиться. Если что-то сохраняется или вновь появилось — это уже не норма реабилитационного периода, а повод для плановой консультации. Поздние осложнения (гранулёмы, фиброз, хронический отёк) могут формироваться постепенно в течение последующих недель и месяцев.
Психологический аспект: как справляться с неудачным результатом
Осложнение после косметологической процедуры — это не только медицинская проблема, но и эмоциональная нагрузка. Многие пациенты испытывают тревогу, стыд, злость или разочарование. Это абсолютно нормальная реакция, и её важно признать.
Некоторые пациенты откладывают обращение за помощью из-за стыда: кажется, что признать проблему значит в чём-то соглашаться. Но честность перед собой и обращение за помощью во время — это сила, а не слабость. Специалист по коррекции осложнений видит подобные ситуации каждый день и знает: получить помощь — это нормально и правильно. Несколько практических советов для тех, кто столкнулся с нежелательным результатом:
- Не откладывайте обращение к врачу из стыда или страха. Специалист по коррекции осложнений работает с такими случаями регулярно и не будет вас осуждать.
- Не читайте форумы и не сравнивайте свой случай с чужими. Каждая ситуация индивидуальна, и то, что помогло другому пациенту или его напугало, может не иметь никакого отношения к вашей ситуации.
- Попросите врача подробно объяснить план лечения. Понимание того, что происходит и что будет делаться, значительно снижает тревогу.
- Разумно относитесь к срокам. Большинство осложнений требуют нескольких недель или месяцев для полного разрешения. Терпение — часть лечения.
- Делайте фотографии до и после каждой процедуры коррекции. Это позволит объективно отслеживать динамику и не преувеличивать проблему в плохой день.
Важно помнить: большинство осложнений после ГК-филлеров — временные и полностью обратимые при правильном лечении. Опытный специалист в области коррекции нежелательных явлений поможет восстановить исходное состояние или значительно улучшить ситуацию — индивидуально, с учётом особенностей именно вашего случая.
Диагностика осложнений: роль инструментальных методов
Грамотный диагноз — необходимое условие для эффективного лечения. Одно и то же уплотнение может оказаться остатком геля, начинающейся гранулёмой, инфекционным узлом или фиброзным участком. Тактика лечения при каждом из них кардинально различается. Именно поэтому врачи, специализирующиеся на коррекции осложнений, всё чаще обращаются к инструментальным методам диагностики.
Высокочастотное УЗИ мягких тканей
Ультразвуковая диагностика (УЗИ) стала золотым стандартом в диагностике осложнений после филлеров. Она позволяет в режиме реального времени визуализировать расположение и глубину залегания геля, определить наличие или отсутствие фиброзной капсулы, выявить сосудистые структуры в зоне осложнения, оценить объём остаточного геля. Применение УЗИ-навигации при введении корректирующих препаратов повышает точность процедуры, снижает необходимые дозы препаратов и позволяет добиться ответа там, где слепой пальпацией эффекта достичь сложнее.
Особенно ценна УЗИ-навигация при лечении осумкованных гранулём и фиброзных узлов: врач в режиме реального времени видит, как игла проникает через капсулу, и может контролировать распределение препарата. Это позволяет использовать меньшие дозы препаратов с высоким клиническим эффектом, что особенно важно при лечении сосудистых осложнений.
Клинический осмотр и сбор анамнеза
Несмотря на все технологические возможности, клинический осмотр и тщательный сбор анамнеза остаются основой диагностики. Врач должен знать: какие препараты вводились раньше, какой объём, в какие зоны и с какой глубиной, насколько назад была процедура, были ли предыдущие осложнения. Пациент должен честно отвечать на все вопросы, даже если они кажутся неудобными: именно эта информация позволяет выбрать правильный алгоритм лечения. Если препарат был гиалуроновый, гиалуронидаза подходит; если нет — потребуются другие подходы.
Фотодокументирование и 3D-анализ
Стандартизированная фотосёмка в стандартных ракурсах (анфас, полупрофиль, профиль) — обязательная часть консультации и каждой процедуры коррекции. Она позволяет объективно зафиксировать динамику лечения, сравнить состояние тканей до и после каждой процедуры, а также доказать результат при возможных спорах. Некоторые клиники используют 3D-системы анализа лица, позволяющие численно оценивать изменения объёма и контуров и планировать коррекцию с максимальной точностью.
Часто задаваемые вопросы
Можно ли самостоятельно «вылечить» осложнение после филлера, не обращаясь к врачу?
Небольшие гематомы, умеренная отёчность и покраснение в первые 1–3 дня — ожидаемые реакции, которые действительно проходят самостоятельно. Для них достаточно холодных компрессов и наблюдения. Однако при любом подозрении на более серьёзное осложнение — сохраняющийся отёк, уплотнения, асимметрия, изменение цвета кожи, боль — самолечение недопустимо. Ряд осложнений, в том числе ранняя сосудистая окклюзия, требуют немедленной профессиональной помощи, а упущенное время означает необратимый ущерб тканям.
Через сколько времени после появления осложнения нужно обращаться за коррекцией?
Это зависит от типа осложнения. При сосудистых нарушениях — немедленно. При инфекции — как можно скорее. При фиброзе и гранулёмах — чем раньше начато лечение, тем легче оно проходит. Некоторые поздние осложнения успешно корректируются спустя годы после первоначальной процедуры — застарелые фиброзы, в частности, хорошо отвечают на курсы лонгидазы.
Больно ли вводить гиалуронидазу?
По ощущениям процедура введения гиалуронидазы сопоставима с обычной косметологической инъекцией. При необходимости применяется местная анестезия — крем с лидокаином или буферный раствор в составе самого препарата. После введения может отмечаться временное жжение в зоне инъекции — нормальная реакция фермента на растворение геля.
Сколько процедур потребуется для полной коррекции?
Количество процедур определяется индивидуально и зависит от типа, объёма и давности осложнения. При небольших объёмах ГК-филлера в случае тиндаль-эффекта или гиперкоррекции может быть достаточно одного сеанса. При гранулёмах и фиброзе, как правило, требуется курс из 3–5 процедур с интервалом 2–4 недели. Актуальный план и сроки лечения уточняются на консультации врача после диагностики.
Можно ли делать повторные инъекции филлеров после коррекции осложнений?
Да, в большинстве случаев после полного разрешения осложнения и восстановления тканей введение ГК-филлеров возможно. Оптимальные сроки и выбор препарата определяет врач индивидуально — с учётом причины предыдущего осложнения, реакции тканей на лечение и состояния кожи. Как правило, рекомендуется выждать не менее 1–3 месяцев после завершения курса коррекции. Импортантно также проанализировать с врачом, почему возникло осложнение в предыдущий раз, чтобы избежать повторения проблемы при следующей процедуре: одни осложнения связаны с особенностями анатомии пациента, другие — с типом препарата, третьи — с техникой введения. Только устранив причину, можно быть уверенным в безопасности следующей процедуры.
Помогает ли гиалуронидаза при осложнениях после негиалуроновых филлеров?
Нет. Гиалуронидаза расщепляет исключительно гиалуроновую кислоту. При осложнениях после препаратов на основе гидроксиапатита кальция, полимолочной кислоты или нерассасывающихся материалов (полиакриламидный гель, силикон) этот фермент неэффективен. В таких случаях применяются другие методы: кортикостероиды, лонгидаза, аппаратные методы, при необходимости — хирургическое лечение.
Насколько опасен тиндаль-эффект?
Тиндаль-эффект (синеватое просвечивание геля под тонкой кожей) — эстетический дефект, не представляющий угрозы для здоровья. Он не причиняет боли и не нарушает функцию тканей. Однако он может существенно снижать качество жизни и удовлетворённость результатом. Устраняется, как правило, одной процедурой введения гиалуронидазы с очень хорошим прогнозом.
Может ли осложнение проявиться через год и более после инъекции?
Да. Это особенно характерно для гранулём: по данным исследований, гранулёматозная реакция может манифестировать через несколько месяцев и даже лет после введения препарата. Провоцирующим фактором нередко служат инфекционные заболевания, стресс, хирургические вмешательства или иные события, активирующие иммунную систему. При появлении уплотнений в зоне старых инъекций — обратитесь к врачу, даже если с момента процедуры прошло много времени.
Как понять, что коррекция прошла успешно?
Критерии успешной коррекции: исчезновение уплотнений, восстановление нормального цвета и рельефа кожи, отсутствие болевых ощущений и воспалительных реакций. Для объективной оценки используется повторное УЗИ мягких тканей. Контрольный осмотр врача проводится через 2–4 недели после каждой процедуры курса.
Влияет ли образ жизни на риск поздних осложнений?
Определённая связь прослеживается. Хронический стресс, иммуносупрессия на фоне заболеваний или приёма некоторых препаратов, системные инфекции — всё это может спровоцировать активацию воспалительного процесса в зонах введения и «разбудить» латентные осложнения — в частности, биоплёнки. Поддержание иммунного здоровья, своевременное лечение сопутствующих заболеваний и регулярное наблюдение у специалиста снижают этот риск.
Что делать, если врач, проводивший инъекции, отказывается помочь с осложнением?
К сожалению, такие ситуации встречаются. В этом случае не застревайте — обратитесь в другую клинику, специализирующуюся на коррекции осложнений после контурной пластики. Постарайтесь взять с собой все документы о проведённой процедуре: название и объём введённого препарата, дату инъекции, рекомендации после процедуры. Если таких документов нет — врач на консультации соберёт анамнез и при необходимости проведёт инструментальную диагностику для оценки ситуации. Имейте в виду: право на безопасную и эффективную медицинскую помощь — ваше неотъемлемое право, и хороший специалист всегда встанет на вашу сторону.
Новое в профилактике и лечении осложнений
Медицинская наука не стоит на месте: направления, связанные с повышением безопасности инъекционных процедур, активно развиваются в последние годы.
- Канюли вместо игл. Использование тупоконечных канюль в высокорискованных зонах (губы, периорбитальная область, височная область) снижает риск повреждения сосудов и образования гематом.
- Аспирационные шприцы с боковыми отверстиями. Позволяют контролировать отсутствие крови перед введением препарата — один из способов распознать интравазальное положение иглы.
- Медленная техника введения. Малые порции, аспирация перед инъекцией, медленное продвижение иглы — всё это часть техники, направленной на минимизацию риска сосудистых осложнений.
- Разработка новых протоколов. Международные организации эстетической медицины регулярно обновляют протоколы по ведению осложнений, в том числе — сосудистых. Современные руководства включают применение УЗИ-навигации, более точное дозирование гиалуронидазы и комбинированные подходы к лечению гранулём.
Профессиональное сообщество эстетической медицины уделяет все больше внимания обучению врачей навыкам экстренной помощи: кадаврические курсы по анатомии с акцентом на сосудистых зонах и симуляции осложнений — неотъемлемая часть подготовки современного специалиста. Выбирая врача, уточняйте, проходил ли он подобное обучение и есть ли у него реальный опыт ведения именно осложнений — документальное подтверждение будет неплохим аргументом в пользу вашего выбора.
Главное: пять ключевых принципов безопасной контурной пластики
Инъекционная косметология с применением филлеров — это медицинская процедура, которая при правильном подходе даёт впечатляющий и долговременный эстетический результат. Осложнения — не неизбежность, а управляемый риск. Большинство нежелательных явлений поддаётся коррекции при своевременном обращении к специалисту.
- Выбирайте квалифицированного врача с медицинским образованием, подтверждённой специализацией в эстетической медицине и реальным опытом работы с осложнениями. Экономия на специалисте — самый дорогостоящий выбор в долгосрочной перспективе.
- Не экономьте на качестве препаратов. Требуйте подтверждения подлинности, уточняйте производителя и срок годности. Контрафактные и нелицензированные препараты — источник тяжёлых и непредсказуемых последствий.
- Проходите полноценную консультацию. Честно сообщайте о состоянии здоровья, принимаемых препаратах, предыдущих инъекциях и ваших ожиданиях. Хорошая консультация — основа безопасной процедуры.
- Следуйте рекомендациям в период восстановления. Правила поведения после процедуры существуют не для формальности — они реально снижают риск осложнений.
- Обращайтесь к врачу при первых тревожных симптомах. При подозрении на сосудистое осложнение — немедленно. При любом другом нестандартном симптоме — не откладывайте визит в клинику.
Если у вас возникли проблемы после введения филлеров или вы хотите получить профессиональную оценку текущего состояния тканей — обратитесь на консультацию к врачу-косметологу. Актуальную стоимость процедур коррекции и возможность записаться на приём можно уточнить непосредственно в клинике. Своевременное обращение к специалисту — это не только возможность устранить нежелательный результат, но и инвестиция в долгосрочное здоровье и красоту вашей кожи. Помните: в основе любого успешного косметологического результата лежит доверительное партнёрство между пациентом и опытным врачом, готовым открыто общаться, объяснять и действовать в интересах здоровья пациента.






